Crise chez un patient diabétique. Hypoglycémie ou effet secondaire d’une surveillance continue de la glycémie? / Endocrinología y Nutrición (édition anglaise)
L’optimisation du traitement du diabète sucré implique un risque accru d’hypoglycémie,1-3 qui peut être asymptomatique.4 D’autre part,les crises peuvent être déclenchées par une hypoglycémie,5, 6 et la surveillance des patients atteints à la fois de diabète et d’épilepsie nécessite donc une attention particulière.,
nous signalons une patiente atteinte de diabète sucré de type 1 (T1DM) et d’épilepsie avec des crises partielles tonico-cloniques généralisées et complexes et des absences photosensibles qui a eu une crise alors qu’elle portait un dispositif de surveillance continue de la glycémie (CGM). Le patient avait 35 ans au moment de l’épisode et avait reçu un diagnostic de T1DM à 7 ans et d’épilepsie à 16 ans. Ses crises étaient généralement déclenchées par le stress, la privation de sommeil et l’hypoglycémie. Le DM de la patiente était traité avec une pompe à insuline depuis 2003, avant sa grossesse., Ce traitement avait été arrêté après l’accouchement et repris en 2006 en raison d’un mauvais contrôle glycémique traité par des doses multiples d’analogues de l’insuline. Le taux d’hémoglobine glycosylée (HbA1c) était de 7,2% dans les mois précédant l’admission, mais comme la patiente était surveillée pour la grossesse, on a décidé d’améliorer le contrôle glycémique par intermittence. Le patient était traité pour l’épilepsie depuis 2002 avec de la lamotrigine (dose actuelle, 500 mg/jour) et présentait 1 à 2 crises par an, la plupart coïncidant avec l’un des facteurs déclencheurs susmentionnés.,
en juillet 2010, elle a été amenée en ambulance au service des victimes de l’hôpital après avoir subi une crise tonico-clonique à midi sur son lieu de travail. La glycémie à l’arrivée était de 147 mg/dL. Le patient a présenté une bradypsychie, mais aucun signe neurologique focal ou autre anomalie à l’examen. Elle avait eu une pompe à perfusion continue de glucose implantée et un glucosensor inséré 2 jours auparavant. Trente minutes après son arrivée, le patient a connu deux épisodes présentant les mêmes caractéristiques que ceux traités par clonazépam. Le taux de glucose sanguin concomitant était de 140 mg/dL., L’imprégnation a commencé avec de l’acide valproïque, la perfusion sous-cutanée continue d’insuline a été remplacée par une perfusion intraveineuse et le glucosensor a été retiré pour lecture. Lorsque la patiente a pu être interrogée, elle a nié avoir manqué des doses de médicaments antiépileptiques ou une apparition récente d’hypoglycémie. La nuit précédente, les systèmes de surveillance et de perfusion avaient déclenché 11 alarmes en 4 heures (fig. 1) pour un faible taux de glucose, arrêt de la pompe, divergence entre les valeurs d’étalonnage et lecture du glucosensor. Les lectures capillaires de glucose sanguin n’ont confirmé l’hypoglycémie dans aucun de ces cas.,
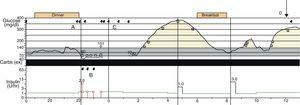
enregistrement de surveillance continue de la glycémie. L’enregistrement de la glycémie, l’activité de la pompe et les alarmes du système de surveillance continue de la glycémie sont indiqués: (A) alarmes pour les lectures de glucose faibles. B) alarmes d & apos; arrêt de la pompe. C) alarmes pour discordance entre les valeurs enregistrées par le capteur et les valeurs d & apos; étalonnage manuel. D) moment de la saisie.
le Travail du service de neurologie de l’compris les troubles du sommeil causés par des alarmes sur la nuit précédente. La patiente a répondu à la plupart des alarmes en mesurant la glycémie capillaire avec le réflectomètre et/ou en redémarrant la pompe, ce qui a signifié qu’elle s’est réveillée plusieurs fois et n’a donc pas atteint un sommeil rafraîchissant. Pour cette raison, la privation de sommeil a été considérée comme le déclencheur de la crise., La patiente a été libérée sous traitement avec son schéma habituel d’insuline et de lamotrigine, en plus de l’acide valproïque à une dose décroissante en raison de son souhait de devenir enceinte. Évaluation du dossier (fig. 1) a révélé plusieurs alarmes au cours de la nuit précédente et une période où le glucosensor n’a pas fourni de lectures, d’environ minuit à 2h30 du matin. Au moment de la première crise, la glycémie mesurée par le capteur était nettement élevée.,
Nous pouvons affirmer que la crise subie par notre patient n’a pas été causée par une hypoglycémie, car même si l’hypoglycémie existait lorsque les alarmes du capteur ont retenti, la crise s’est produite plus de 4h plus tard, période pendant laquelle l’hypoglycémie a été signalée comme déclencheur.,7 Il est impossible de savoir si l’épisode se serait produit s’il n’y avait pas eu de privation de sommeil, mais comme la plupart des crises se sont produites chez le patient en même temps qu’un déclencheur et que les facteurs déclenchant les crises les plus courants sont la privation de sommeil et le stress8,il semble plausible D’autre part, les troubles du sommeil ne sont pas rares chez les patients avec un glucosensor implanté, un événement qui a été signalé pour la première fois en 2007.,9,10 pour que ce patient puisse bénéficier de CGM en toute sécurité et sans risque de convulsions, il a été jugé approprié de régler l’alarme d’hypoglycémie à un taux de glucose sanguin de 50 mg/dL.
Nous remercions Sandra Iglesias, de Medtronic, pour son aide dans l’interprétation des résultats de l’enregistrement.















