Dopis do Editoru
Akutní fototoxické dermatitidy a fototoxické onycholýza na slunci jsou dobře známé nežádoucí účinky doxycyklin správy (1, 2). V kontrastu, málo informací, bylo zveřejněno o fotoalergické reakce kůže způsobené doxycyklin, a oni nejsou uvedeny v posledních recenze literatury (3, 4) na lék, fotosenzitivita., Jediný případ zpráva, popisující pacienta, který vyvinul fotoalergické ekzém pouze na slunci-exponované oblasti kůže 3 dnů po zahájení terapie doxycyklin pro akné vulgaris, byl publikován (5).
Na našich nejlepších znalostí, popíšeme zde poprvé erytrodermní fotoalergické reakce léků vzhledem k doxycyklin správy pro erythema chronicum migrans (ECM).,
ZPRÁVA
70-rok-stará žena pacient (kožní fototyp III) prezentovány s klinického a histopatologického obrazu ECM (superficiální perivaskulární lymfocytární infiltrát a plazmatických buněk; negativní PCR amplifikace B. burgdorferi p66 gen fragment (6)), pomalu rostoucí (~12 měsíců) na vnitřní část pravého prsu. IgM a IgG B. burgdorferi ELISA byly opakovaně negativní, nebyly nalezeny žádné známky neurologických, srdečních nebo muskuloskeletálních postižení souvisejících s boreliózou.,
Doxycyklin HCl 100 mg dvakrát denně byl předepsán po dobu 20 dnů (7), a UV-ochrany byl podrobně vysvětlen, aby pacient před nástupem na terapii. Doxycyklin byl používán pacientem přibližně před rokem bez nežádoucích účinků. Pacientů denně léky v té době součástí lisinopril hydrochlorothiazidem (30 mg/12,5 mg), amlodipinem (5 mg), bisoprolol (5 mg), moxonidin HCl (0,2 mg), kyselina acetylsalicylová (100 mg), simvastatinu (10 mg) a metforminu (1000 mg). Tento režim se nezměnil za poslední 3 roky a byl dobře snášen.,
Počasí v Mnichově na začátku léčby doxycyklinem bylo jarní slunce. Pět dní po nástupu léčby došlo k erytému a svědění kůže na kmeni, horních a dolních končetinách. Na vyšetření, kůže se ukázal poměrně prudce demarked hmatatelné erythemata, které byly akcentovány právě v dříve osn-opálenou pokožku oblastech, např. na proximální a mediální částí horních a dolních končetin, a na trupu (vyjma oblasti kůže, na které se vztahuje podprsenku a kalhoty) (Obr. 1A)., Dříve opálené oblasti (obličej, krk a hřbetní části rukou a předloktí) a kůže pokrytá podprsenkou a kalhotami nevykazovaly žádnou reakci. Kvůli této distribuci jsme předpokládali, že pacient byl vystaven slunci v plavkách, ale to popřela. Ukázala nám lehké letní oblečení (košile s krátkými rukávy a světle šedé kalhoty), které nosila, když se vyvinula kožní reakce. Oblečení bylo vyrobeno z tenké polyesterové tkaniny a zjevně nebylo schopno dostatečně zabránit tomu, aby se UV záření dostalo na kůži.,
léčba doxycyklinem byla přerušena a nahrazena cefuroximem 250 mg (dvakrát denně) (7) po dobu 20 dnů. Prednikarbátový krém (dvakrát denně) a dimethinden maleát 4 mg (jednou denně) byly předepsány ke zmírnění zánětu kůže a snížení svědění. Bylo doporučeno přísné vyhýbání se slunečnímu záření a ochrana vysoce účinnými slunečními krémy s SPF 50.
Nicméně, kožní reakce pokročila, stále splývající, a škálování v průběhu následujícího týdne, které ovlivňují prsa a hýždě, krk, obličej, a distální částí horní končetiny (Obr. 1B)., Přibližně 80% plochy povrchu těla bylo nakonec postiženo a vytvořilo klinický obraz vývoje erytrodermie. Anti-zánětlivé a antipruritické terapie byla změněna na high-potence kortikosteroidní, diflucortolone-21-valerát krém (dvakrát denně), a fexofenadin HCl 120 mg (dvakrát denně). Systémová léčba kortikosteroidy byla vyloučena jako možnost první linie, protože pacient měl hypertenzi a diabetes mellitus.,Kožní biopsie ze zadní pořízené během 24 h po nástupu reakce ukázala, histologický vzor akutní alergické kontaktní dermatitidy: epidermální parakeratóza, částečné sérum vmístění a diskrétní spongiosis. Perivaskulární a difúzní lymfocytární infiltrace s mnoha eozinofilní granulocyty a pár neutrofilů byly nalezeny v dermis; periodic acid-Schiff (PAS) barvení není informativní (Obr. 2).
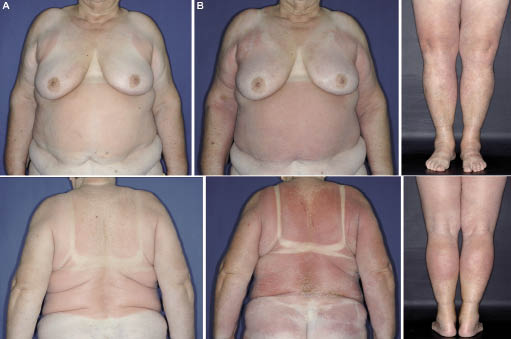
Obr. 1. Vývoj erytrodermie., A) pět dní po zahájení léčby doxycyklinem a vystavení slunci: dříve opálené (horní krk, hřbetní oblasti rukou a předloktí) a oblečené (podprsenka, kalhoty) části kůže nevykazovaly žádnou reakci. B) sedm dní po ukončení léčby doxycyklinem bylo postiženo přibližně 80% plochy povrchu těla.
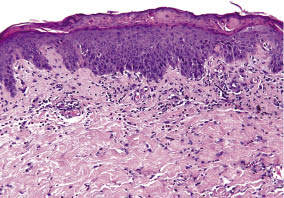
Obr. 2., Histopatologické vyšetření kožní biopsie z zpět: akutní kontaktní dermatitida s serocrust, parakeratóza, spongiosis, perivaskulární a intersticiální lymfocytární infiltrace s mnoha eozinofilní granulocyty.
po 10 dnech intenzivní léčby se ECM a erytrodermická kožní reakce zahojily bez hyperpigmentace., Fotosenzitivitu test s UVA (320-400 nm, Waldman UV test, Německo) a UVB (290-320 nm) provádí na 20. den po úplném zhojení kožní vyrážka ukázal normální fotosenzitivita v UVA spektru po 24 h (minimální opalovací dávka (MTD)=14 J/cm2), ale zvýšená fotosenzitivita v UVB spektru, s minimální erythematic dávka (MED)=O 0,2 J/cm2), což obvykle odpovídá 0,3 J/cm2 kožní fototyp II–III (8) a podle interních normální pokožku před UVA/UVB citlivost Oddělení Dermatologie, University of Munich., Na photopatch test s 8 mm Finn chambers (9) s doxycyklin HCl v roztoku (50 mg/ml, 10 mg/ml, 1,0 mg/ml v petrolatum), následuje UVA ozáření (5 J/cm2) po 24 h testovaná látka okluze ukázal, opožděná pozitivní reakce tvoří velmi malé (1 mm) erytematózní papuly po 168 h (7 dní) v testovaných oblastech 50 mg/ml a 10 mg/ml doxycyklin HCl. Oblast s 1, 0 mg/ml doxycyklin HCl zůstala negativní. Náplast test byl pozitivní s bufexamac a colophonium po 48 h., Tři doxycyklin non-vystaveny a dva vystavené non-alergické dobrovolníků byly testovány pomocí stejného postupu, po získání informovaného souhlasu, bez kožní reakce během 7 dnů navazující.,ythroderma vzhledem k doxycyklin HCl bylo provedeno podle následných kritérií (4, 10): opožděný nástup kožní reakce po 5 dnech podávání léku (zpravidla hodin nebo dnů); „crescendo“ rozvoj ekzémové kožní reakce; šíření zánětu kůže přes non-UV-exponované kůži, prsní a hýžďové regionů; histopatologické obraz akutní kontaktní dermatitida; absence post-zánětlivé hyperpigmentace po uzdravení; látky na dávce a opožděné pozitivní photopatch test s doxycyklinu v ředění ve srovnání s 5 photopatch test negativní kontrolní jedinci.,
přesný mechanismus doxycyklinové fotoallergy není plně pochopen. Na fotosenzitivita (fototoxicita nebo fotoalergie) je obvykle způsobena záření UVA, protože UVA proniká hlouběji do kůže a většina z pochybných léků absorbovat UV záření v UVA spektrem 320-400 nm, např. tetracyklin na 289-342 nm (11)., Následující UV záření a absorpce fotonu, drog molekuly do excitovaného energetického stavu způsobují chemické reakce, když se vrátí do jejich energický základní úroveň, což má za následek syntézu fotoprodukty, které působí jako haptens nebo antigeny, vytvářejí alergické reakce (10). Skutečnost, že opálená kůže bloky nebo pohlcuje část UV záření, nebo je imunologicky potlačeny, by mohlo vysvětlit předběžné selhání zánětlivé kožní reakce vyčiněné oblasti kůže v našich pacientů.
fotosenzitivitu UVB u našeho pacienta lze vysvětlit jejím lékem, tj., hydrochlorothiazid, simvastatin a lisinopril, které jsou potenciálními fotosenzibilizátory, obvykle ve fototoxických reakcích (3, 4). Protože byly dobře tolerovány po mnoho let, a žádná reakce došlo po UV citlivost a photopatch zkoušky za nepřetržité užívání drog, je nepravděpodobné, že oni jsou kauzální pro erytrodermie. Negativní fotopatchový test s 1, 0 mg/ml zředěným doxycyklinem může být způsoben příliš nízkou koncentrací nebo změněnou epidermální penetrací během testu (12).
Pokud B., burgdorferi infekce kůže se projevuje jako ECM je možné, že klinická diagnóza nemůže být potvrzena pomocí laboratorních testů, jako je ELISA (negativní na začátku ECM v 51-67%), nebo B. burgdorferi PCR v kožních lézí ECM (střední citlivost v meta-analýzy 73%) (13). Histopatologické vyšetření léze s detekci superficiální perivaskulární lymfocytární infiltrát s variabilní počet plazmatických buněk může být užitečné, ale není zdaleka patognomonické.
diferenciální diagnostika fotoalergických vs., fototoxické kožní reakce nejsou vždy snadné, ale pro pacienta jsou nesmírně důležité, protože účinnost alergické reakce je nezávislá na dávce. Při nízkém množství léčiva a senzibilizaci může stačit i slabé UV záření, které způsobí závažnou generalizovanou nebo erytrodermickou kožní reakci.
poděkování
autoři děkují Dr. Annett Walker, MD, a paní Dagmar Dick, pro testování photopatch. Tento případ byl představen na 45. Zasedání německé Dermatologické Společnosti (DDG) v Drážďanech, Německo, 29. dubna – 2. Května, 2009 (abstraktní FV09/07).















