Osteochondrosis Dissecans im Knie
Original-Editoren – Tania Appelmans als Teil der Vrije Universiteit Brussel Evidenz-basierte Praxis-Projekt
Top-Autoren – Tania Appelmans, Tarina van der Stockt, Mats Vandervelde, Charlotte Bellen und Michelle Lee
Definition
Osteochondrosis dissecans ist eine idiopathische Erkrankung, die wirkt sich auf den subchondralen Knochen und Ihrer darüber liegenden Gelenkknorpel aufgrund von Verlust von Blut flow., Dies kann zur Trennung und Instabilität eines Knorpelsegments und zur freien Bewegung dieser osteochondralen Fragmente innerhalb des Gelenkraums führen. Dieser Prozess kann zu Schmerzen, lockerer Körperbildung und Gelenkerguss führen.
Klinisch relevante Anatomie
Das Knie (Art.gattung) ist ein Synovialgelenk, in dem 3 Knochen miteinander artikulieren: Femur, Tibia und Patella. Es besteht aus 2 Gelenken. Das erste befindet sich zwischen femur und tibia (art. femorotibialis)., Die Femurkondylen (lateral und medial), die die distalen abgerundeten Enden des Femurs sind, artikulieren mit der proximalen Seite der Tibia (Tibia Plateau). Das zweite Gelenk ist das zwischen Femur und Patella.
Die Gelenkknochen sind mit weißem, glänzendem und elastischem Knorpel bedeckt. Die glatte Gelenkfläche des Femurs rollt und gleitet auf dem Tibia-Plateau. Synovialflüssigkeit nährt und schmiert den Knorpel. Bei Patienten mit Osteochondritis dissecans erhält der subchondrale Knochen mit seinem Gelenkknorpel keine Blutversorgung mehr und degeneriert.,
Epidemiologie / Ätiologie
Osteochondritis dissecans kann in eine juvenile Form (JOCD) und eine erwachsene Form (OCD) aufgeteilt werden .
Es gibt zwei Hauptstellen im Kniegelenk, an denen Osteochondritis dissecans auftreten kann. Es betrifft hauptsächlich die Femurkondylen, insbesondere den medialen Kondylus an der lateralen Gelenkfläche (±80%). Dieser Bereich trägt das geringste Gewicht. In 10% der Fälle befindet es sich auf der Patella., OCD ist häufiger bei Männern und bilaterale Darstellung ist selten (±25%)

Ursachen von OCD
Die Ursache von OCD ist noch unbekannt und meist multifaktoriell. Es kann als Folge eines direkten Traumas entstehen; wenn der Gelenkknorpel beschädigt ist (zum Beispiel ein Sturz, Verdrehung, Verstauchung, Angehen usw.). Das Tibiaplateau könnte eine der Kondylen des Femurs beschädigen .
Repetitive Mikrotrauma aufgrund der hohen Beteiligung am Sport kann auch ein Faktor sein., Andere mögliche Ätiologien sind: chemische Veränderungen an der Oberfläche im subchondralen Knochen, genetische Zustände, Wachstumsstörungen, erbliche Faktoren, Ischämie usw.
Stadien der OCD
Es gibt vier verschiedene Stadien der OCD:
Stadium eins: ischämische Osteonekrose beginnt in einem Teil des subchondralen Knochens zu entstehen, weil das Gewebe nicht gut vaskularisiert ist.
Stufe zwei: eine subchondrale Osteonekrose.
Stadium drei: teilweise abgetrennte Läsionen, ein dissecans ‚in situ‘.,
Stadium vier: „Dissecans“, das ist die Lockerung des betroffenen Knochenfragments und des entsprechenden Knorpels der Gelenkfläche. Dieses Fragment fällt zwischen die beweglichen Teile des Kniegelenks und blockiert es. Eine „Gelenkmaus“ ist das Knochenfragment, das sich im Gelenk bewegt, weil es sich bewegt und weiß ist .,
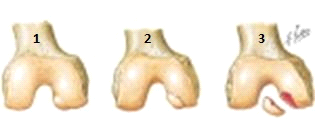
1) Schädigung des Gelenkknorpels
2) Stück des Gelenkknorpels ist vom Kondylus getrennt
3) Stück des Gelenkknorpels vollständig vom Kondylus getrennt(Evidenzgrad: E)
Merkmale/Klinisches Erscheinungsbild
- OCD des Gelenkknorpels
das Knie hat eine unspezifische Präsentation mit vagen Schmerzen und Schwellungen.
- Belastungsabhängig (stechender Schmerz) , aktivitätsverschlimmert
- Das Knie schwillt gleichzeitig mit dem Einsetzen des Schmerzes an., Das gesamte Knie ist aufgrund der losen Teile gereizt und reagiert, indem es zusätzliche Synovialflüssigkeit im Kniegelenk produziert .
- Steifigkeit und Gefühl der Instabilität .
- Mechanische Symptome:
- Verschenken (das Gefühl von Kniebeugen haben).
- Klicken
- Verriegeln – Wenn eine Gelenkmaus vorhanden ist; Das Knie kann nicht gestreckt werden, sondern bleibt gebeugt. Das Knie ist „gesperrt“, da sich das Knochenfragment zwischen den Knochen des Kniegelenks befindet .,
- OCD kann jahrelang ohne Symptome existieren, verursacht aber plötzlich Beschwerden durch starke Belastung des Gelenks .
- Späte OCD-Befunde können Quadrizepsmuskelatrophie und Gangabweichungen umfassen.
- Das Knie fühlt sich wärmer an als das nicht verletzte Knie.
- Es ist eine intermittierende Schwellung spürbar.
- Quadrizepsmuskelatrophie.
- Die passive und aktive Streckung des Knies ist begrenzt .
- Fangen oder Verriegeln des Knies .
- Tibiale Außenrotation während des Ganges.,
- Flüssigkeitserguss
- Es ist möglich, dass sowohl kapselförmige als auch nichtkapselförmige Bewegungseinschränkungen bei der Funktionsbeurteilung festgestellt werden können, der Schweregrad hängt von einem möglichen Kniegelenksbruch und dem Grad der Gelenkreizung ab .
- Die empfindliche Stelle des verlassenen Abschnitts der osteochondralen Fraktur ist zu spüren, wenn sich das Knie in 90° Flexion befindet .
- Wilsons Test: Das Knie wird bei voller Streckung bei 90° bis 30° gehalten, während die Tibia gedreht wird. Der Test ist positiv, wenn die Innenrotation schmerzhaft ist und die Außenrotation die Symptome lindert.,
Diagnostik
Viele diagnostische Bildgebungsverfahren (z. B. Radiographie, Magnetresonanztomographie (MRT), Technetium 99m Pyrophosphat-Gelenkszintigraphie, Knochenscans) sowie arthroskopische Untersuchungen wurden verwendet, um osteochondrale Läsionen zu diagnostizieren oder zu klassifizieren. Die Stadien (typischerweise 3 oder 4 Ebenen) stellen ein Kontinuum der Gewebedegeneration dar, das zu einer vollständigen Störung und Instabilität der Läsion (loser Körper) führt. Ursprünglich wurde die Inszenierung anhand radiologischer Befunde bestimmt.,
Einfache Röntgenaufnahmen:
- Um die Läsion zu lokalisieren, die Größe zu bestimmen und die distale femorale Physis zu beurteilen
- OCD kann auf einfachen Röntgenbildern (abhängig von der Größe) offensichtlich sein oder nicht
- Ansichten: Gewicht tragender anteroposteriorer, posterioranteriorer Tunnel (bei 45o Kniebeugung), lateral und quer
MRT:
- Bevorzugte Wahl, um den Ort der Läsion und die Größe zu erkennen, wenn sie auf einfachen Röntgenaufnahmen nicht sichtbar sind. Mit der MRT kann der Status des subkondralen Knochens, des Gelenkknorpels und die Stabilität der OCD-Läsion beurteilt werden.,
Differentialdiagnose
- Meniskus – und Kollateralbandverletzungen – eine körperliche Untersuchung kann dies ausschließen.
Wenn es keine bestimmte radiologische Bestimmung von Osteochondritis dissecans gibt, kann es auch alternative Ursachen für die gleichen Symptome geben, die gesucht werden sollten, zB:
- Entzündliche Arthrititen: eine Gruppe von Zuständen, die Ihr eigenes Immunsystem beeinflussen.,
- Osteoarthritis: Gelenkabbau
- Knochenzysten: Art der Zyste in Gelenken
- Septische Arthritis: eitrige Invasion des Knies, die Arthritis hervorruft
- Osteopathische Osteonekrose
- Chondrale Trennungen
- Osteochondrale Frakturen
Es kann ein Röntgen -, CT-oder MRT-Scan durchgeführt werden, um eine Nekrose des subschondralen Knochens oder eine Bildung von von losen Fragmenten. Dies kann zu einer besseren Diagnose führen.
Ergebnisse
Ergebnis-Maßnahmen-Datenbank
Medizinische Versorgung
In den kleineren Fällen Ruhe verordnet werden können., Der Patient muss die Aktivitäten für drei bis sechs Monate einstellen und die Läsion heilt spontan, insbesondere bei jungen Jugendlichen.
Normalerweise ist eine Ruhigstellung des Knies für einige Wochen bei der Behandlung wachsender Kinder ausreichend. Falls die Immobilisierung nicht ausreicht, wie dies normalerweise bei Erwachsenen der Fall wäre, muss ein Mobilisierungsverfahren eingeleitet werden. In diesem Verfahren werden Dehnübungen durchgeführt. Der Bewegungs-und Kräftigungsbereich der Muskeln wird in den nächsten 3 bis 6 Monaten schrittweise erhöht., Am Ende, wenn das Knie nicht vollständig erholt ist, sollte eine Operation notwendig sein. (Evidenzgrad: C5, F5)
Die Stufen drei und vier werden immer operativ behandelt. Eine Operation ist auch erforderlich, wenn die konservative Behandlung in den Stufen eins und zwei war unzureichend. Es wird empfohlen, chirurgisch zu behandeln, wenn ein großer Teil des Oberschenkelkondylus ausgegraben wurde, da das Risiko einer Arthrose besteht.
Eine Vielzahl von chirurgischen Methoden existieren für das Management von Gelenkknorpelläsionen am Knie, wie OCD., Dazu gehören die Verwendung von arthroskopischer Lavage oder Debridement, Radiofrequenzenergie, Knochenbohrung, osteochondralen Autografts oder Allografts, interne Fixierung von Knochenfragmenten und autologe Chondrozytenimplantation . (Evidenzgrad: 3B)
Operationstechniken:
- In den Stadien eins und zwei ist der Gelenkknorpel noch intakt, durch retrograde Operation, die versucht, den betroffenen Knochen ‚von hinten‘ anzuzapfen und zu löschen. Der Vorteil dieser Operationstechnik ist, dass der Gelenkknorpel intakt bleibt e.,
- Noch nicht seziertes Fragment wird mittels einer Operation fixiert .
- Exzision des Fragments und Entfernung von losen Körpern .
- Reparatur der Blutversorgung durch Bohren arthroskopisch durch den Knorpel und den Herd der Osteochondrose in die gesunden Knochen.
- Stabilisierung des Fragments durch Fixieren oder durch Schraubbefestigung .
- Osteochondrale Autograftransplantation (HAFER).
- Osteochondrale Allograftransplantation.
- Autologe Chondrozytenimplantation (ACI).,
Physiotherapie Management
In den Stadien eins und zwei ist der Zustand im subchondralen Knochen lokalisiert, der Knorpel ist noch intakt und erhält seine Nahrung aus Synovialflüssigkeit. In diesen beiden Stadien kann eine konservative Therapie angewendet werden. Die Ziele der konservativen Therapie sind: Schmerzreduktion, fördern die Reparatur des Knorpels und verhindern Degeneration der Oberfläche des Kniegelenks. Es gibt keine Standardbehandlung.
Immobilisierung
Anpassung der Belastung ist erforderlich, damit der Knochen heilen kann., Bei einer akuten Verletzung werden 2 Wochen Immobilisierung und teilweise Unterstützung empfohlen. Bei Kindern, deren Knochen noch wachsen, kann der Knochendefekt durch Ausruhen des Gelenks heilen. Eine langfristige Immobilisierung muss verhindert werden, da eine Gelenkbewegung für die Ernährung und Stärkung des Knorpels notwendig ist. Sportliche Aktivitäten sollten zeitlich gestoppt werden .
Physikalische Therapie
- Stretching zu verbessern palette von motion
- Stärkung übungen für die muskeln
- Erste übungen: geschlossen kette übungen, low impact aktivitäten wie zyklus und schwimmen., Mit Übungen wie geraden Beinheben und Knöchelbandübungen kann die Kraft aufrechterhalten werden.
- Die Koaktivierung oder Einstellung des Quadrizeps und der Kniesehne kann in einer Wegfahrsperre oder Besetzung durchgeführt werden.
- Durch neuromuskuläre elektrische Stimulation des Quadrizeps und der Oberschenkel für Koaktivierungskontraktionen kann das Krafterhaltungsprogramm weiter verbessert werden.
- Nach der Ruhigstellung sollten Bewegungsübungen sowie progressive Quadrizeps-und Oberschenkelstärkung durchgeführt werden.,
- Gewichtsabnahme Progression während der Rehabilitation sollte auf Patienten Toleranz sein.
- Um die Rückkehr in den Vollgewichtsstatus zu erleichtern, ist die aquatische Therapie sehr vorteilhaft.
- Um alle Gangabweichungen zu adressieren, die sich während der Ruhigstellung und verminderten tragenden Phasen der Rehabilitation entwickelt haben Gangtrainingstechniken können verwendet werden, wie manuelle Erleichterung und visuelle Rückmeldung des Patienten über einen Spiegel in voller Länge.,
- Zusätzliche Übungen zur Wiederherstellung des Sprunggelenks und der normalen Kniepropriozeption, wie biomechanische Übungen zur Sprunggelenksplattform (BAPS Board) oder eine einseitige Haltung, sind auch für den Athleten von Vorteil, der plant, zum Wettkampf zurückzukehren.
- Nach dieser Zeit können die Sportaktivitäten teilweise wieder aufgenommen werden.
- Folgende Kriterien sollten beachtet werden: Der Patient ist schmerzfrei, hat eine volle Gelenkbeweglichkeit, keine Schwellung, keine Druckempfindlichkeit und es gibt radiologische Anzeichen für eine Genesung.,
Postoperative Physiotherapie
Eine operative Behandlung ist angezeigt, wenn nach einer Behandlung von drei bis sechs Monaten keine Genesung eingetreten ist oder wenn das lose Fragment zu groß ist. Die chirurgischen Ziele wären, lose Fragmente zu entfernen oder Fragmente wieder anzubringen.
Immobilisierung ist vor der Operation nicht notwendig. Unmittelbar nach dem Eingriff wird das Knie 48 Stunden lang inkontinent passiv bewegt. Nach dieser Therapie wird empfohlen, einschließlich 8 Wochen Rehabilitationsübungen für Gliedmaßenfunktion und Rekrutierung., Zwischen Woche 6 und 8 wird die Gewichtsabnahme schrittweise in die Volllast eingeführt.















