Osteochondritis Dissecans of the Knee
Rédacteurs originaux – Tania Appelmans dans le cadre du Vrije Universiteit Brussel Evidence-based Practice Project
principaux contributeurs – Tania Appelmans, Tarina van der Stockt, Mats Vandervelde, Charlotte Bellen et Michelle Lee
définition
L’Ostéochondrite dissecans est une maladie idiopathique qui affecte l’os sous-chondral et son cartilage articulaire sus-jacent en raison de la perte de flux sanguin., Cela peut entraîner la séparation et l’instabilité d’un segment de cartilage et la libre circulation de ces fragments ostéochondraux dans l’espace articulaire. Ce processus peut entraîner des douleurs, une formation de corps lâche et un épanchement articulaire.
Anatomie cliniquement pertinente
le genou (art.genre) est une articulation synoviale où 3 OS s’articulent les uns avec les autres: fémur, tibia et rotule. Il se compose de 2 articulations. Le premier est situé entre le fémur et le tibia (art. femorotibialis)., Les condyles fémoraux (latéraux et médiaux) qui sont les extrémités arrondies distales du fémur, s’articulent avec le côté proximal du tibia (plateau tibial). La deuxième articulation entre le fémur et la rotule.
Les os articulaires sont recouverts de cartilage blanc, brillant et élastique. La surface articulaire lisse du fémur roule et glisse sur le plateau tibial. Le liquide Synovial nourrit et lubrifie le cartilage. Chez les patients atteints d’ostéochondrite dissécane, l’os sous-chondral avec son cartilage articulaire ne reçoit plus d’approvisionnement en sang et dégénère.,
Epidémiologie /étiologie
L’Ostéochondrite dissécane peut être divisée en une forme juvénile (JOCD) et une forme adulte (TOC) .
Il y a deux endroits principaux dans l’articulation du genou où l’ostéochondrite dissécane peut apparaître. Il affecte principalement les condyles fémoraux, en particulier le condyle médial sur la surface articulaire latérale (±80%). Cette zone porte le moins de poids. Dans 10% des cas, il est situé sur la rotule., Le TOC est plus fréquent chez les hommes et la représentation bilatérale est rare (±25%)

Causes du TOC
la cause du TOC est encore inconnue et surtout multifactorielle. Elle peut survenir suite à un traumatisme direct; lorsque le cartilage articulaire est endommagé (par exemple une chute, twist, entorse, attaquer, etc.). Le plateau tibial pourrait endommager l’un des condyles du fémur .
les microtraumatismes répétitifs dus aux niveaux élevés de participation aux sports peuvent également être un facteur., Les autres étiologies possibles sont: les changements chimiques à la surface situés dans l’os sous-chondral, les conditions génétiques, les troubles de la croissance, les facteurs héréditaires, l’ischémie, etc.
stades du TOC
Il existe quatre stades distincts du TOC:
première étape: l’ostéonécrose ischémique commence à apparaître dans une partie de l’os sous-chondral, car le tissu n’est pas bien vascularisé.
deuxième étape: une ostéonécrose sous-chondrale.
troisième étape: lésions partiellement détachées, dissécans « in situ ».,
quatrième étape: « Dissécans », c’est le relâchement du fragment osseux affecté et du cartilage correspondant de la surface articulaire. Ce fragment tombe entre les parties mobiles de l’articulation du genou et le bloque. Une « souris articulaire » est le fragment osseux qui erre dans l’articulation, car il se déplace et il est blanc .,
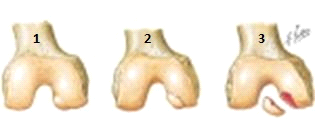
1) dommages au cartilage articulaire
2) morceau du cartilage articulaire est séparé du condyle
3) morceau du cartilage articulaire complètement séparé du condyle(niveau de preuve: E)
Caractéristiques/présentation clinique
- Toc du genou a une présentation non spécifique avec une douleur vague et un gonflement.
- tension dépendante (douleur lancinante) , exacerbée par l’activité
- Le genou gonfle simultanément à l’apparition de la douleur., Le genou entier est irrité à cause des morceaux lâches, et il répond en produisant du liquide synovial supplémentaire dans l’articulation du genou .
- la Rigidité et le sentiment d’instabilité .
- symptômes mécaniques:
- donner (avoir la sensation de coudes au genou) .
- Cliqueting
- Locking – quand il y a une souris articulaire présente; le genou ne peut pas être étiré, mais reste plié. Le genou est « verrouillé », car le fragment osseux est situé entre les os de l’articulation du genou .,
- le TOC peut exister pendant des années sans symptômes, mais provoquer soudainement une gêne due à une forte tension de l’articulation .
- Les découvertes tardives de TOC pourraient inclure l’atrophie de muscle de quadriceps et les déviations de démarche.
examen
- Le genou est plus chaud que le genou non blessé.
- Il y a un gonflement intermittent palpable.
- atrophie musculaire du Quadriceps.
- l’extension passive et active du genou est limitée .
- attraper ou verrouiller le genou .
- rotation externe tibiale pendant la démarche.,
- épanchement liquide
- Il est possible que des restrictions de mouvement capsulaires et non capsulaires puissent être trouvées lors de l’évaluation fonctionnelle, la gravité dépend d’une hernie possible de l’articulation du genou et du degré d’irritation articulaire .
- l’emplacement sensible de la section abandonnée de la fracture ostéochondrale peut être ressenti, lorsque le genou est en flexion à 90°.
- Test de Wilson: le genou est maintenu à 90 ° à 30° de l’extension complète tout en tournant le tibia. Le test est positif lorsque la rotation interne est douloureuse et que la rotation externe soulage les symptômes.,
imagerie diagnostique
de nombreuses méthodes d’imagerie diagnostique (par exemple, radiographie, imagerie par résonance magnétique (IRM), scintigraphie articulaire au pyrophosphate de technétium 99m, scans osseux), ainsi que l’examen arthroscopique, ont été utilisées pour tenter de mettre en scène ou de classer les lésions ostéochondrales. Les stades (généralement 3 ou 4 niveaux) représentent un continuum de dégénérescence tissulaire conduisant à une perturbation complète et à une instabilité de la lésion (corps lâche). À l’origine, la stadification a été déterminée en fonction des résultats radiographiques.,
radiographies simples:
- pour localiser la lésion, déterminer la taille et évaluer la physis fémorale distale
- le TOC peut ou non être évident sur les radiographies simples (selon la taille)
- vues: poids portant antéro-postérieur, tunnel postérieur (à 45o flexion du genou), latéral et marchand
IRM:
- choix préféré pour détecter l’emplacement de la lésion et la taille, lorsqu’il n’est pas visible sur les radiographies simples. Avec L’IRM, l’état de l’os sous-dral, du cartilage articulaire et la stabilité de la lésion du TOC peuvent être évalués.,
Diagnostic Différentiel
- Ménisque et ligament blessures – un examen physique peut négliger.
S’il n’y a pas de détermination radiologique certaine de l’ostéochondrite dissécane, il peut également y avoir d’autres causes des mêmes symptômes qui devraient être recherchées, par exemple:
- arthritites inflammatoires: un groupe de conditions qui affectent votre propre système immunitaire.,
- arthrose: dégradation des articulations
- kystes osseux: type de kyste dans les articulations
- arthrite septique: invasion purulente du genou qui produit de l’arthrite
- ostéonécrose idéopathique
- séparations Chondrales
- fractures Ostéochondrales
une radiographie, un scanner ou une IRM peuvent être effectués pour montrer une nécrose de l’os sous-chondral ou formation de fragments lâches. Cela peut conduire à un meilleur diagnostic.
mesures des résultats
base de données des mesures des résultats
prise en charge médicale
dans les cas mineurs, le repos peut être prescrit., Le patient doit arrêter les activités pendant trois à six mois et la lésion guérira spontanément, en particulier chez les jeunes adolescents.
normalement, l’immobilisation du genou pendant quelques semaines est suffisante dans le traitement des enfants en croissance. En cas d’immobilisation insuffisante, comme ce serait normalement le cas pour les adultes, une procédure de mobilisation doit être lancée. Dans cette procédure, des exercices d’étirement sont effectués. L’amplitude des mouvements et la capacité de renforcement des muscles seront progressivement augmentées au cours des 3 à 6 prochains mois., En fin de compte, dans le cas où le genou n’est pas complètement récupéré, une intervention chirurgicale devrait être nécessaire. (Niveau de preuve: C5, F5)
Les stades trois et quatre sont toujours traités chirurgicalement. La chirurgie est également nécessaire lorsque le traitement conservateur aux stades un et deux était inadéquat. Il est recommandé de traiter chirurgicalement lorsqu’une grande partie du condyle fémoral a été excavée, en raison du risque de développer de l’arthrose.
Il existe une variété de méthodes chirurgicales pour la prise en charge des lésions du cartilage articulaire au niveau du genou, telles que le TOC., Ceux-ci comprennent l’utilisation d’un lavage ou d’un débridement arthroscopique, l’énergie radiofréquence, le forage osseux, les autogreffes ou allogreffes ostéochondrales, la fixation interne de fragments osseux et l’implantation de chondrocytes autologues . (niveau de preuve: 3B)
techniques chirurgicales:
- aux stades un et deux, le cartilage articulaire est toujours intact, grâce à une opération rétrograde essayant de pénétrer dans l’os affecté « par derrière » et de le dégager. L’avantage de cette technique chirurgicale est que le cartilage articulaire reste intact.e.,
- Le fragment non encore disséqué sera fixé au moyen d’une opération .
- Excision du fragment et enlèvement des corps lâches .
- réparation de l’approvisionnement en sang en forant arthroscopique à travers le cartilage et le foyer de l’ostéochondrose dans les os sains.
- stabilisation du fragment par épinglage ou par fixation par vis .
- transplantation D’autogreffe Ostéochondrale (avoine).
- transplantation D’allogreffe Ostéochondrale.
- implantation autologue de chondrocytes (ACI) .,
gestion de la thérapie physique
aux stades un et deux, la condition est localisée dans l’os sous-chondral, le cartilage est encore intact et se nourrit du liquide synovial. Dans ces deux étapes, une thérapie conservatrice peut être appliquée. Les objectifs de la thérapie conservatrice sont: la réduction de la douleur, favoriser la réparation du cartilage et prévenir la dégénérescence de la surface de l’articulation du genou. Il n’existe pas de traitement standard.
l’Immobilisation
l’Adaptation de la souche est nécessaire afin que l’os peut guérir., 2 semaines d’immobilisation et de soutien partiel sont recommandées en cas de blessure aiguë. Avec les enfants dont les os vont encore grandir, le défaut osseux peut guérir en reposant l’articulation. L’immobilisation à Long terme doit être évitée, car le mouvement articulaire est nécessaire à la nutrition et au renforcement du cartilage. Les activités sportives doivent être arrêtées Temporairement .
physiothérapie
- étirement pour améliorer l’amplitude des mouvements
- exercices de renforcement des muscles
- premiers exercices: exercices en chaîne fermée, activités à faible impact comme le cycle et la natation., En utilisant des exercices comme des levées de jambe droite et des exercices de bande de cheville, la force peut être maintenue.
- La Coactivation ou le réglage des quadriceps et des ischio-jambiers peuvent être effectués dans un dispositif d’immobilisation ou un plâtre.
- L’utilisation d’une stimulation électrique neuromusculaire au quadriceps et aux ischio-jambiers pour les contractions de coactivation peut encore augmenter le programme de maintien de la force.
- après l’immobilisation, des exercices d’amplitude de mouvement, ainsi qu’un renforcement progressif des quadriceps et des ischio-jambiers doivent être effectués.,
- la progression de la prise de poids tout au long de la réadaptation doit être à la tolérance du patient.
- en facilitant le retour à l’état de pleine charge est la thérapie aquatique très bénéfique.
- Pour remédier aux écarts de marche qui se sont développés pendant les phases d’immobilisation et de diminution du poids de la rééducation, des techniques d’entraînement de la marche peuvent être utilisées, telles que la facilitation manuelle et la rétroaction visuelle pour le patient via un miroir sur toute la longueur.,
- Des exercices supplémentaires pour restaurer l’articulation de la cheville et la proprioception normale du genou, tels que les exercices biomécaniques des systèmes de plate-forme de la cheville (Babs board) ou la position unilatérale, sont également bénéfiques pour l’athlète qui envisage de revenir à la compétition.
- après cette période, les activités sportives peuvent être partiellement redémarrées.
- Les critères suivants doivent être gérés: le patient est sans douleur, a une mobilité articulaire complète, pas de gonflement, pas de sensibilité à la pression et il y a des preuves radiologiques de récupération.,
physiothérapie postopératoire
un traitement opératoire est indiqué si, après un traitement de trois à six mois et aucune récupération n’a eu lieu, ou lorsque le fragment lâche est trop gros. Les objectifs de la chirurgie seraient d’enlever des fragments lâches ou de rattacher des fragments.
l’Immobilisation n’est pas nécessaire avant la chirurgie. Immédiatement après l’intervention, le genou obtient un mouvement passif continu pendant 48 heures. Après cette thérapie est recommandé, y compris 8 semaines d’exercices de réadaptation pour la fonction des membres et le recrutement., Entre les semaines 6 et 8, le portage est progressivement introduit dans le portage complet.















