Osteochondritis Dissecans Of The Knee (Polski)
Original Editors – Tania Appelmans jako część Vrije Universiteit Brussel Evidence-based Practice Project
Top Contributors – Tania Appelmans, Tarina van der Stockt, Mats Vandervelde, Charlotte Bellen and Michelle Lee
definicja
Osteochondritis dissecans jest chorobą idiopatyczną, która wpływa na kości podchrzęstnej i jej leżącej chrząstki stawowej z powodu utraty przepływu krwi., Może to spowodować oddzielenie i niestabilność segmentu chrząstki i swobodny ruch tych fragmentów osteochondralnych w przestrzeni stawowej. Proces ten może prowadzić do bólu, luźnego tworzenia się ciała i wysięku stawowego.
Anatomia kliniczna
kolano (art.rodzaj) jest stawem maziowym, w którym łączą się ze sobą 3 Kości: udowa, piszczelowa i rzepka. Składa się z 2 przegubów. Pierwszy znajduje się między kośćmi udowymi i piszczelowymi (art. femorotibialis)., Kłykcie kości udowej (boczne i przyśrodkowe), które są dystalnymi zaokrąglonymi końcami kości udowej, artykulują się z proksymalną stroną kości piszczelowej (Płaskowyż piszczelowy). Drugi staw jest między udem a rzepką.
kości stawowe pokryte są białą, błyszczącą i elastyczną chrząstką. Gładka powierzchnia stawowa kości udowej toczy się i ślizga po płaskowyżu piszczelowym. Płyn maziowy odżywia i smaruje chrząstkę. U pacjentów z osteochondritis dissecans, kość podchrzęstna z chrząstką stawową nie dostaje już dopływu krwi i zwyrodnia się.,
Epidemiologia /etiologia
Osteochondritis dissecans można podzielić na postać młodzieńczą (JOCD) i postać dorosłą (OCD) .
w stawie kolanowym występują dwa główne miejsca, w których mogą pojawić się rozwarstwienia kości i kości. Dotyczy głównie kłykci udowych, zwłaszcza kłykci przyśrodkowych na bocznej powierzchni stawu (±80%). Ten obszar ma najmniejszą wagę. W 10% przypadków znajduje się na rzepce., OCD występuje częściej u mężczyzn, a reprezentacja obustronna występuje rzadko (±25%)

przyczyny OCD
przyczyna OCD jest nadal nieznana i w większości wieloczynnikowa. Może powstać w wyniku bezpośredniego urazu; gdy chrząstka stawowa jest uszkodzona (na przykład upadek, skręcenie, skręcenie, tackle, itp.). Płaskowyż piszczelowy może uszkodzić jedną z kłykcin kości udowej .
powtarzalne mikrourazy ze względu na wysoki poziom uczestnictwa w sporcie mogą być również czynnikiem., Inne możliwe etiologie to: zmiany chemiczne na powierzchni znajdującej się w kości podchrzęstnej, warunki genetyczne, zaburzenia wzrostu, czynniki dziedziczne, niedokrwienie itp.
etapy OCD
istnieją cztery różne etapy OCD:
etap pierwszy: niedokrwienny kościroza zaczyna powstawać w części kości podchrzęstnej, ponieważ tkanka nie jest dobrze unaczyniona.
etap drugi: kości podchrzęstnej.
etap trzeci: zmiany częściowo oderwane, rozwarstwienie „in situ”.,
etap czwarty: „Dissecans”, jest to rozluźnienie uszkodzonego fragmentu kości i odpowiadającej mu chrząstki powierzchni stawowej. Fragment ten wpada między ruchome części stawu kolanowego i blokuje go. „Mysz stawowa” to fragment kości, który wędruje w stawie, ponieważ się porusza i jest biały .,
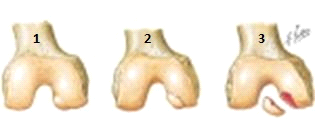
1) uszkodzenie chrząstki stawowej
2) kawałek chrząstki stawowej jest oddzielony od kłykcia
3) kawałek chrząstki stawowej całkowicie oddzielony od kłykcia(poziom dowodów: E)
charakterystyka/Prezentacja kliniczna
- OCD kolana ma niespecyficzną postać z niejasnym bólem i obrzękiem.
- napięcie zależne (ból kłujący) , nasilenie aktywności
- kolano pęcznieje jednocześnie z początkiem bólu., Całe kolano jest podrażnione z powodu luźnych kawałków i reaguje wytwarzając dodatkowy płyn maziowy w stawie kolanowym .
- sztywność i uczucie niestabilności .
- objawy mechaniczne:
- oddawanie (uczucie zgięcia kolana).
- klikanie
- blokowanie-gdy występuje mysz stawowa; kolano nie może być rozciągnięte, ale pozostaje wygięte. Kolano jest „zablokowane”, ponieważ fragment kości znajduje się między kośćmi stawu kolanowego .,
- OCD może istnieć przez lata bez objawów, ale nagle powodować dyskomfort z powodu ciężkiego wysiłku stawu .
- późne wyniki OCD mogą obejmować zanik mięśni czworogłowych i odchylenia chodu.
badanie
- kolano jest cieplejsze niż kolano bez urazu.
- występuje sporadyczny obrzęk.
- zanik mięśni czworogłowych.
- bierne i czynne wyprostowanie kolana jest ograniczone .
- zewnętrzna rotacja piszczelowa podczas chodu.,
- wysięk płynny
- możliwe jest, że podczas oceny funkcjonalnej można znaleźć zarówno otoczkowe, jak i nie otoczkowe ograniczenia ruchu, nasilenie zależy od możliwego przepukliny stawu kolanowego i stopnia podrażnienia stawów .
- wrażliwe położenie opuszczonego odcinka złamania osteochondralnego można odczuć, gdy kolano znajduje się w 90° zgięcia .
- Test Wilsona: kolano jest trzymane pod kątem 90° do 30° od pełnego wyprostu podczas obracania piszczeli. Test jest pozytywny, gdy rotacja wewnętrzna jest bolesna, a rotacja zewnętrzna łagodzi objawy.,
Diagnostig Imaging
wiele metod obrazowania diagnostycznego (np. radiografia, rezonans magnetyczny (MRI), scyntygrafia stawu pirofosforanowego technetu 99m, skany kości), a także badania artroskopowe, zostały wykorzystane w próbie stadium lub klasyfikacji zmian osteochondralnych. Etapy (zazwyczaj 3 lub 4 poziomy) stanowią kontinuum degeneracji tkanek prowadzących do całkowitego zakłócenia i niestabilności zmiany (luźne ciało). Początkowo inscenizacja była ustalana na podstawie wyników badań radiologicznych.,
zwykłe zdjęcia radiologiczne:
- aby zlokalizować zmianę, określić rozmiar i ocenić dystalną fizykę kości udowej
- OCD może lub nie być widoczne na zwykłych zdjęciach radiologicznych (w zależności od rozmiaru)
- widoki: ciężar z przednio-tylnym tunelem (przy zgięciu kolana 45o), boczne i merchant
MRI:
- preferowany wybór, aby wykryć lokalizację zmiany i rozmiar, gdy nie jest widoczny na zwykłych zdjęciach radiologicznych. Za pomocą MRI można ocenić stan kości subkondralnej, chrząstki stawowej i stabilność zmiany OCD.,
diagnostyka różnicowa
- urazy łąkotki i więzadła pobocznego – badanie fizykalne może to wykluczyć.
Jeśli nie ma określonego radiologicznego oznaczenia dysekanów osteochondritis, mogą być również alternatywne przyczyny tych samych objawów, które należy szukać np.:
- zapalenie stawów: grupa stanów, które wpływają na własny układ odpornościowy.,
- choroba zwyrodnieniowa stawów: degradacja stawów
- torbiele Kości: rodzaj torbieli w stawach
- septyczne zapalenie stawów: ropna inwazja stawu kolanowego, która powoduje zapalenie stawów
- Ideopatyczna martwica kości
- rozwarstwienie Chondralne
- złamania Osteochondralne
w celu wykazania martwicy kości podchrzęstnej można wykonać zdjęcie rentgenowskie, tomografię komputerową lub rezonans magnetyczny luźnych fragmentów. Może to prowadzić do lepszej diagnozy.
miary wyników
baza miar wyników
Postępowanie Medyczne
w drobnych przypadkach można przepisać odpoczynek., Pacjent musi przerwać aktywność na trzy do sześciu miesięcy, a zmiana wyleczy się samoistnie, zwłaszcza u młodych nastolatków.
Zwykle unieruchomienie kolana przez kilka tygodni jest wystarczające w leczeniu rosnących dzieci. W przypadku, gdy unieruchomienie jest niewystarczające, jak to zwykle ma miejsce w przypadku osób dorosłych, należy rozpocząć procedurę mobilizacyjną. W tej procedurze wykonywane są ćwiczenia rozciągające. Zakres ruchu i zdolności wzmacniających mięśni będzie stopniowo zwiększany w ciągu najbliższych 3 do 6 miesięcy., W końcu, w przypadku, gdy kolano nie jest w pełni odzyskane, operacja powinna być konieczna. (Stopień zaawansowania: C5, F5)
etap trzeci i czwarty są zawsze leczone chirurgicznie. Operacja jest również wymagana, gdy leczenie zachowawcze w pierwszym i drugim etapie było niewystarczające. Zaleca się leczenie chirurgiczne, gdy duża część kłykcia kości udowej została wykopana, ze względu na ryzyko rozwoju choroby zwyrodnieniowej stawów.
istnieje wiele metod chirurgicznych w leczeniu zmian chrząstki stawowej w kolanie, takich jak OCD., Należą do nich płukanie artroskopowe lub oczyszczanie, energia częstotliwości radiowej, wiercenie kości, autoprzeszczepy osteochondralne lub allogeniczne, wewnętrzne utrwalenie fragmentów kości i autologiczne wszczepienie chondrocytów . (poziom dowodów: 3B)
techniki chirurgiczne:
- w pierwszym i drugim etapie chrząstka stawowa jest nadal nienaruszona, poprzez operację wsteczną próbuje dotknąć dotkniętej kości „od tyłu” i oczyścić ją. Zaletą tej techniki chirurgicznej jest to, że chrząstka stawowa pozostaje nienaruszona e.,
- jeszcze nie rozcięty fragment zostanie naprawiony za pomocą operacji .
- wycięcie fragmentu i usunięcie luźnych ciał .
- Naprawa ukrwienia poprzez wiercenie artroskopowe przez chrząstkę i trzon osteochondrozy do zdrowych kości.
- stabilizacja fragmentu poprzez przypięcie lub mocowanie śrubowe .
- przeszczep Autoogniskowy Osteochondralny (owsa).
- przeszczep allogeniczny Osteochondralny.
- autologiczna implantacja chondrocytów (ACI) .,
Postępowanie fizykoterapeutyczne
w pierwszym i drugim etapie stan jest zlokalizowany w kości podchrzęstnej, chrząstka jest nadal nienaruszona i pobiera jej pożywienie z płynu maziowego. W tych dwóch etapach można zastosować leczenie zachowawcze. Cele terapii zachowawczej to: redukcja bólu, promowanie naprawy chrząstki i zapobieganie degeneracji powierzchni stawu kolanowego. Nie ma standardowego leczenia.
unieruchomienie
konieczna jest adaptacja szczepu, aby kość mogła się zagoić., W przypadku ostrego urazu zaleca się 2 tygodnie unieruchomienia i częściowego wsparcia. U dzieci, których kości będą nadal rosnąć, wada kości może leczyć przez spoczynek stawu. Należy zapobiegać długotrwałemu unieruchomieniu, ponieważ ruch stawów jest niezbędny do odżywiania i wzmacniania chrząstki. Zajęcia sportowe powinny być wstrzymane czasowo .
fizykoterapia
- rozciąganie w celu poprawy zakresu ruchu
- ćwiczenia wzmacniające mięśnie
- pierwsze ćwiczenia: ćwiczenia z zamkniętym łańcuchem, ćwiczenia o niskim wpływie, takie jak cykl i pływanie., Korzystając z ćwiczeń, takich jak proste podnoszenie nóg i ćwiczenia na kostkę, można utrzymać siłę.
- Koaktywizacja lub ustawienie mięśnia czworogłowego i ścięgna ścięgnistego może być wykonywane w immobilizerze lub odlewie.
- zastosowanie nerwowo-mięśniowej stymulacji elektrycznej do mięśnia czworogłowego i ścięgien ścięgnistych do skurczów koaktywacyjnych może dodatkowo zwiększyć program utrzymania siły.
- po unieruchomieniu należy wykonać szereg ćwiczeń ruchowych, a także progresywne wzmocnienie mięśnia czworogłowego i ścięgna ścięgnistego.,
- progresja ciężaru w trakcie rehabilitacji powinna być zgodna z tolerancją pacjenta.
- w ułatwianiu powrotu do pełnej masy ciała jest bardzo korzystna terapia wodna.
- do adresowania wszelkich odchyleń chodu, które wystąpiły podczas unieruchomienia i zmniejszonych ciężarów faz rehabilitacji, można zastosować techniki treningu chodu, takie jak manualne ułatwienia i wizualne informacje zwrotne dla pacjenta za pomocą pełnego lustra.,
- dodatkowe ćwiczenia przywracające staw skokowy i normalną propriocepcję kolana, takie jak ćwiczenia biomechaniczne kostki platform systems (BAPS board) lub jednostronna postawa, są również korzystne dla sportowca planującego powrót do konkurencji.
- Po tym okresie zajęcia sportowe mogą zostać częściowo wznowione.
- należy kierować się kolejnymi kryteriami: pacjent jest bezbolesny, ma pełną ruchomość stawów, nie ma obrzęków, nie ma wrażliwości na nacisk i jest radiologiczny dowód powrotu do zdrowia.,
fizykoterapia pooperacyjna
leczenie operacyjne jest wskazane, jeśli po leczeniu trwającym od trzech do sześciu miesięcy i nie doszło do rekonwalescencji lub gdy luźny fragment jest duży. Celem operacji byłoby usunięcie luźnych fragmentów lub ponowne przymocowanie fragmentów.
unieruchomienie nie jest konieczne przed zabiegiem. Natychmiast po interwencji kolano uzyskać ciągły ruch bierny przez 48 godzin. Po tej terapii zaleca się, w tym 8 tygodni ćwiczeń rehabilitacyjnych dla funkcji kończyn i rekrutacji., Między 6. A 8. tygodniem ciężar jest stopniowo wprowadzany do pełnego ciężaru.















