Convulsión en un paciente diabético. Hipoglucemia o un efecto secundario del monitoreo continuo de glucosa? / Endocrinología y Nutrición
la optimización del tratamiento de la diabetes mellitus implica un aumento del riesgo de hipoglucemia, 1-3 que puede ser asintomática.4 por otro lado,las convulsiones pueden ser provocadas por la hipoglicemia5,6, por lo que el seguimiento de los pacientes con diabetes y epilepsia requiere una atención especial.,
reportamos una paciente con diabetes mellitus tipo 1 (DMT1) y epilepsia con crisis tónico-clónicas generalizadas y parciales complejas y ausencias fotosensibles que experimentó una crisis mientras llevaba un dispositivo de monitoreo continuo de glucosa (CGM). El paciente tenía 35 años en el momento del episodio y había sido diagnosticado con DMT1 a los 7 años y con epilepsia a los 16 años. Sus convulsiones generalmente fueron provocadas por el estrés, la privación del sueño y la hipoglucemia. La DM de la paciente había sido tratada con una bomba de insulina desde 2003, antes de su embarazo., Este tratamiento se interrumpió después del parto y se reanudó en 2006 debido a un control glucémico deficiente tratado con dosis múltiples de análogos de insulina. El nivel de hemoglobina glucosilada (HbA1c) fue del 7,2% en los meses anteriores al ingreso, pero dado que la paciente estaba siendo monitorizada por embarazo, se decidió realizar una MGC intermitente para mejorar el control glucémico. El paciente había sido tratado de epilepsia desde 2002 con lamotrigina (dosis actual, 500 mg / día) y experimentó 1-2 crisis por año, la mayoría de ellas coincidiendo con uno de los factores desencadenantes antes mencionados.,
en julio de 2010, fue llevada en ambulancia a la sala de urgencias del hospital después de sufrir una convulsión tónico-clónica al mediodía en su lugar de trabajo. La glucemia a la llegada fue de 147mg / dL. El paciente presentaba bradipsiquia, pero no presentaba signos neurológicos focales u otras anomalías en el examen. Le habían implantado una bomba de infusión continua de glucosa y le habían insertado un glucosensor 2 días antes. Treinta minutos después de la llegada, el paciente experimentó dos episodios de las mismas características que fueron tratados con clonazepam. El nivel concomitante de glucosa en sangre fue de 140 mg / dL., Se inició la impregnación con ácido valproico, se reemplazó la infusión subcutánea continua de insulina por infusión intravenosa y se retiró el glucosensor para lectura. Cuando la paciente pudo ser interrogada, negó haber omitido alguna dosis de medicación antiepiléptica o cualquier ocurrencia reciente de hipoglucemia. En la noche anterior, los sistemas de monitorización e infusión habían activado 11 alarmas en un período de 4 horas (Fig. 1) para glucosa baja, parada de la bomba, discrepancia entre los valores de calibración y lectura de glucosensor. Las lecturas capilares de glucosa en sangre no confirmaron hipoglucemia en ninguno de estos casos.,
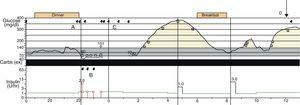
registro de monitorización continua de glucosa. Se muestra el registro de glucosa en sangre, la actividad de la bomba y las alarmas del sistema de monitoreo continuo de glucosa: (A) alarmas para lecturas de glucosa bajas. B) alarmas para la parada de la bomba. C) alarmas de discrepancia entre los valores registrados por el sensor y los valores de calibración manual. D) momento de la incautación.
el Trabajo en el departamento de neurología incluyen trastornos del sueño causados por las alarmas en la noche anterior. La paciente respondió a la mayoría de las alarmas midiendo la glucemia capilar con el reflectómetro y / o reiniciando la bomba, lo que significó que se despertó varias veces y por lo tanto no logró un sueño refrescante. Por esta razón, se consideró que la privación del sueño actuaba como el desencadenante de la convulsión., La paciente fue dada de alta en tratamiento con su esquema habitual de insulina y lamotrigina, además de ácido valproico en una dosis decreciente debido a su deseo de quedarse embarazada. Evaluación de Registros (Fig. 1) reveló múltiples alarmas durante la noche anterior y un período en el que el glucosensor no proporcionó lecturas, desde alrededor de la medianoche hasta las 2:30 de la mañana. En el momento de la primera convulsión, la glucosa en sangre medida por el sensor era marcadamente alta.,
podemos afirmar que la convulsión experimentada por nuestro paciente no fue causada por hipoglucemia, ya que incluso si la hipoglucemia existió cuando sonaron las alarmas de los sensores, la convulsión ocurrió más de 4h después, que es el período durante el cual se ha reportado que la hipoglucemia actúa como un desencadenante.,7 es imposible saber si el episodio habría ocurrido si no hubiera habido privación de sueño, pero como la mayoría de las crisis ocurrieron en el paciente de forma concomitante con un desencadenante y los factores más comunes que desencadenan las crisis son la privación de sueño y el estrese8,parece plausible que este actuara como factor desencadenante. Por otro lado, los trastornos del sueño no son infrecuentes en pacientes con un glucosensor implantado, un evento que se notificó por primera vez en 2007.,9,10 para que este paciente se beneficiara de la CGM de forma segura y sin riesgo de convulsiones, se consideró apropiado establecer la alarma de hipoglucemia en un nivel de glucosa en sangre de 50mg/dL.
agradecemos a Sandra Iglesias, de Medtronic, por su ayuda en la interpretación de los resultados de la grabación.















