糖尿病患者における発作。 低血糖または継続的なグルコースモニタリングの副作用? /Endocrinología y Nutrición(英語版)
真性糖尿病の治療の最適化は、低血糖のリスクの増加を伴います,1-3これは無症候性であってもよいです.4一方では、捕捉はhypoglycemiaによって誘発されるかもしれません、5、6および従って糖尿病および癲癇両方を持つ患者の監視は特別な注意を要求します。,
我々は、1型糖尿病(T1DM)と一般化された強直間代性および複雑な部分発作と連続グルコースモニタリング(CGM)デバイスを運んでいる間に発作を経験した 患者はエピソードの時に35歳であり、T1DMと7年で診断され、てんかんと16年で診断されていた。 彼女の発作は通常、ストレス、睡眠不足、低血糖によって引き起こされた。 患者のDMは、彼女の妊娠前に、2003年以来、インスリンポンプで治療されていました。, この処置は配達の後で中断され、インシュリンのアナログの多数の線量と扱われる悪いglycemic制御が原因で2006年に再始動しました。 グリコシル化ヘモグロビン(HbA1c)レベルは入院前の数ヶ月で7.2%であったが、患者が妊娠のために監視されていたので、断続的なCGMは血糖コントロール 患者は2002年からラモトリギン(現在の用量、500mg/日)でてんかんの治療を受けており、年間1-2回の発作を経験しており、そのほとんどは上記の誘発因子の一つと一致している。,
2010年、彼女は職場で正午に強直間代性発作を患った後、救急車で病院の死傷病棟に運ばれました。 到着時の血糖値は147mg/dLであった。 患者は徐精神症を示したが,局所神経学的徴候やその他の異常は認められなかった。 彼女は連続グルコース注入ポンプを移植し、グルコセンサーを2日前に挿入していた。 到着後三十分後,患者はクロナゼパムで治療したのと同じ特徴の二つのエピソードを経験した。 付随する血糖値は140mg/dLであった。, バルプロ酸による含浸を開始し,皮下インシュリン持続注入を静脈内注入に置き換え,グルコセンサーを除去して読み取った。 患者が質問されることができるとき、彼女は抗てんかん薬の用量または低血糖の最近の発生を逃していることを否定した。 前日の夜、モニタリングおよび輸液システムは11時間の期間で4つのアラームをオフに設定していました(Fig. 1)口径測定の価値間の低いブドウ糖、ポンプ停止、矛盾、およびglucosensorの読書のため。 毛細血管血糖測定値は、これらの症例のいずれにおいても低血糖を確認しなかった。,
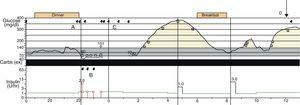
連続グルコースモニタリング記録。 連続グルコースモニタリングシステムの血糖記録,ポンプ活性,およびアラームを示した。(A)低グルコース読み取り用のアラーム。 (B)ポンプ停止のための警報。 (C)センサー記録されたおよび手動口径測定の価値間の矛盾のための警報。 (D)発作の時間。
神経科でのワークアップには、前日の夜のアラームによる睡眠障害が含まれていました。 患者は、反射計で毛細血管血糖を測定したり、ポンプを再起動したりすることによって、ほとんどのアラームに応答しました。 このため,睡眠不足が発作の引き金として作用すると考えられた。, 妊娠を希望したため,バルプロ酸に加えて通常のインスリンとラモトリギンスキームによる治療で退院した。 レコード評価(Fig. 1)深夜から朝の2時30分ごろまで、前日の夜とグルコセンサーが測定値を提供しなかった期間の間に複数のアラームを明らかにした。 最初の発作時,センサーで測定した血糖は著しく高かった。,
患者が経験した発作は低血糖によるものではなく、センサーアラームが鳴ったときに低血糖が存在していたとしても、発作は4時間以上後に起こり、これは低血糖が引き金となることが報告されている期間であるためである。,7睡眠不足がなければエピソードが起こったかどうかはわからないが、ほとんどの発作は引き金と同時に患者に起こり、発作を引き起こす最も一般的な要因は睡眠不足とストレスであるため、8これが引き金となる要因として作用したことはもっともらしいようである。 一方、睡眠障害は、移植されたグルコセンサーを有する患者では珍しいことではなく、これは2007年に最初に報告された出来事である。,9,10この患者がCGMから安全にそして捕捉の危険無しで寄与するためには50mg/dLの血ブドウ糖レベルでhypoglycemia警報を置くことは適切と考慮されました。
私たちは、記録結果の解釈における彼女の支援のために、Medtronicから、サンドラ*イグレシアスに感謝します。















