brev till redaktören
akut fototoxisk dermatit och fototoxisk onykolys vid solexponering är välkända biverkningar av doxycyklinadministrering (1, 2). Däremot har lite information publicerats om fotoallergiska hudreaktioner på grund av doxycyklin, och de nämns inte i de senaste litteraturrecensionerna (3, 4) om drog ljuskänslighet., En enda fallrapport, som beskriver en patient som utvecklade fotoallergiskt eksem endast på sol exponerade hudområden 3 dagar efter initiering av doxycyklinbehandling för akne vulgaris, publicerades (5).
så vitt vi vet beskriver vi här för första gången en erytrodermisk fotoallergisk läkemedelsreaktion på grund av doxycyklinadministrering för erythema chronicum migrans (ECM).,
fallrapport
en 70-årig kvinnlig patient (hudfototyp III) som presenteras med klinisk och histopatologisk bild av ECM (ytlig perivaskulär lymfocytisk infiltration och plasmaceller; negativ PCR-förstärkning av B. burgdorferi P66-genfragment (6)), långsamt växande (~12 månader) på den mediala delen av höger bröst. IgM och IgG B. burgdorferi ELISA var repetitivt negativa, inga tecken på neurologiska, hjärt-eller muskuloskeletala involveringar relaterade till borrelios hittades.,
doxycyklin HCL 100 mg två gånger dagligen ordinerades i 20 dagar (7), och UV-skydd förklarades i detalj för patienten före behandlingens början. Doxycyklin hade använts av patienten ungefär ett år tidigare utan några biverkningar. Patientens dagliga medicinering vid den tiden inkluderade lisinopril plus hydroklortiazid (30 mg/12, 5 mg), amlodipin (5 mg), bisoprolol (5 mg), moxonidin HCl (0, 2 mg), acetylsalicylsyra (100 mg), simvastatin (10 mg) och metformin (1000 mg). Denna behandling hade inte förändrats under de senaste 3 åren och tolererades väl.,
vädret i München i början av doxycyklinbehandling var vårsolen. Fem dagar efter behandlingsstart inträffade erytem och klåda i huden på stammen, övre och nedre extremiteterna. Vid undersökning visade huden relativt skarpt avmarkerad palpabel erythemata, som accentuerades i tidigare obemannade hudområden, t. ex.på de proximala och mediala delarna av övre och nedre extremiteterna, och på stammen (exklusive hudområden som omfattas av bh och byxor) (Fig. 1A)., Tidigare garvade områden (ansikte, nacke och dorsala delar av händer och underarmar) och huden täckt av bh och byxor, visade ingen reaktion. På grund av denna fördelning antog vi att patienten hade blivit solskyddad i en baddräkt, men hon förnekade detta. Hon visade oss de lätta sommarkläderna (skjortor med korta ärmar och ljusgrå byxor) som hon hade på sig när hudreaktionen hade utvecklats. Kläderna var gjorda av tunn polyesterduk och kunde uppenbarligen inte tillräckligt förhindra att UV-strålning når huden.,
Doxycyklinbehandlingen avbröts och ersattes av cefuroxim 250 mg (två gånger dagligen) (7) i 20 dagar. Prednicarbat cream (två gånger dagligen) och dimetindenmaleat 4 mg (en gång dagligen), ordinerades för att lindra hudinflammation och minska klåda. Strikt undvikande av solljus och skydd med mycket effektiva Solkrämer med SPF 50 rekommenderades.
hudreaktionen fortskred dock, blev sammanflytande och skalning inom den följande veckan, vilket påverkade bröst-och skinkor, nacke, ansikte och de distala delarna av de övre extremiteterna (Fig. 1B)., Cirka 80% av kroppsytan påverkades slutligen och bildade en klinisk bild av att utveckla erytrodermi. Antiinflammatoriska och antipruritiska behandlingar ändrades till kortikosteroid med hög potens, diflukortolon-21-valerat (två gånger dagligen) och fexofenadin HCL 120 mg (två gånger dagligen). Systemisk kortikosteroidbehandling undviks som ett förstahandsalternativ, eftersom patienten hade högt blodtryck och diabetes mellitus.,En hudbiopsi från baksidan tagen under 24 h efter reaktionens början avslöjade det histologiska mönstret av akut allergisk kontaktdermatit: epidermal parakeratos, partiell serum emplacement och diskret spongios. Perivaskulär och diffus lymfohistiocytisk infiltration med många eosinofila granulocyter och få neutrofiler hittades i dermis; periodisk syra-Schiff (PAS) färgning var inte informativ (Fig. 2).
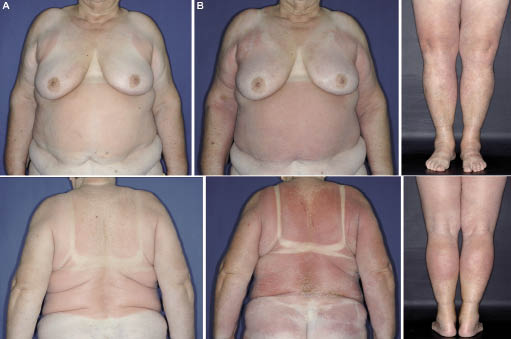
Fig. 1. Utveckling av erytroderma., (A) fem dagar efter starten av doxycyklinbehandling och solexponering: tidigare garvade (övre hals, dorsala områden av händer och underarmar) och klädda (bh, byxor) huddelar visade ingen reaktion. B) sju dagar efter avslutad doxycyklinbehandling påverkades cirka 80% av kroppsytan.
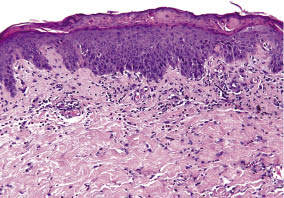
Fig. 2., Histopatologi av en hudbiopsi från baksidan: akut kontaktdermatit med en serokrust, parakeratos, spongios, perivaskulär och interstitiell lymfohistiocytisk infiltration med många eosinofila granulocyter.
efter 10 dagars intensiv behandling läkte ECM och erytrodermisk hudreaktion utan hyperpigmentering., Ljuskänslighet test med UVA (320-400 nm, Waldman UV-test, Tyskland) och UVB (290-320 nm) utförs den 20: e dagen efter fullständig läkning av huden hudutslag visade normal ljuskänslighet i spektrum UVA efter 24 h (minimal garvning dos (MTD)=14 J/cm2), men ökad ljuskänslighet i UVB-spektrumet, med en minimal erythematic dos (MED)=0.2 J/cm2), som normalt motsvarar 0,3 J/cm2 hud fotosättning II–III (8) och enligt interna normala utbud av hud-UVA/UVB-känslighet för Avdelningen för Dermatologi, Universitetet i München., Fotopatchtestet med 8 mm finnkammare (9) med doxycyklin-HCl i utspädning (50 mg/ml, 10 mg/ml, 1, 0 mg/ml i petrolatum) följt av UVA-bestrålning (5 J/cm2) efter 24 timmar av testämnets ocklusion visade en fördröjd positiv reaktion som bildar mycket små (1 mm) erytematösa papler efter 168 h (7 dagar) i de testade områdena 50 mg/ml och 10 mg/ml doxycyklin-HCl. Området med 1, 0 mg / ml doxycyklin HCl förblev negativt. Patchtestet var positivt med bufexamac och kolofonium efter 48 h., Tre icke-exponerade doxycykliner och två exponerade icke-allergiska försökspersoner testades med samma förfarande, efter informerat samtycke, utan hudreaktioner under 7 dagars uppföljning.,ythroderma på grund av doxycyklin HCl gjordes enligt följa kriterier (4, 10): fördröjd hudreaktion efter 5 dagar drug administration (vanligen timmar eller dagar), ”crescendo” utveckling av eksematös hudreaktion; spridning av inflammation i huden över den icke-UV-exponerad hud av bröst-och gluteala regioner. histopatologisk bild av en akut kontaktdermatit, avsaknad av en post-inflammatorisk hyperpigmentering efter behandling. ämnet dos-oberoende och fördröjda positiva photopatch test med doxycyklin i utspädning, jämfört med 5 photopatch prov negativ kontroll individer.,
den exakta mekanismen för doxycyklinfotoallergi är inte fullständigt förstådd. Fotosensibiliseringen (fototoxicitet eller fotoallergi) orsakas vanligtvis av UVA-strålning, eftersom UVA tränger djupare in i huden och de flesta av de kränkande läkemedlen absorberar UV-strålning i UVA-spektret 320-400 nm, t.ex. tetracyklin vid 289-342 nm (11)., Efter UV-bestrålning och fotoabsorption orsakar läkemedelsmolekyler i ett upphetsat energitillstånd kemiska reaktioner när de återvänder till sin energiska basnivå, vilket resulterar i syntesen av fotoprodukter som fungerar som haptener eller antigener och genererar en allergisk reaktion (10). Det faktum att solbränd hud blockerar eller absorberar en del av UV-bestrålningen, eller är immunologiskt undertryckt, kan förklara det preliminära misslyckandet av en inflammatorisk hudreaktion i de garvade hudområdena i vår patient.
UVB-ljuskänsligheten hos vår patient kan förklaras av hennes medicinering, dvs, hydroklortiazid, simvastatin och lisinopril, som är potentiella fotosensibilisatorer, vanligtvis i fototoxiska reaktioner (3, 4). Eftersom de tolererades väl i många år, och ingen reaktion inträffade efter UV-känslighet och fotopatchtester under kontinuerlig droganvändning, är det osannolikt att de är orsakande för erytrodermi. Det negativa fotopatchtestet med 1, 0 mg/ml utspädd doxycyklin kan orsakas av en för låg koncentration eller en förändrad epidermal penetration under testet (12).
Om B., burgdorferi hudinfektion manifesteras som en ECM det är möjligt att den kliniska diagnosen inte kan bekräftas genom laboratorietester såsom ELISA (negativ i början av ECM i 51-67%) eller B. burgdorferi PCR i hudskador av ECM (median känslighet i meta-analys 73%) (13). Histopatologisk undersökning av lesionen med detektering av ett ytligt perivaskulärt lymfocytiskt infiltrat med varierande antal plasmaceller kan vara till hjälp, men är överlägset inte patognomoniskt.
differentialdiagnosen av fotoallergisk vs., fototoxiska hudreaktioner är inte alltid lätt, men är oerhört viktigt för en patient eftersom effekten av allergisk reaktion är dosoberoende. Med en låg mängd av läkemedlet och sensibiliseras kan även svag UV-bestrålning vara tillräcklig för att orsaka en allvarlig generaliserad eller erytrodermisk hudreaktion.
bekräftelser
författarna tackar Dr Annett Walker, MD, och Ms Dagmar Dick, för photopatch testning. Detta fall presenterades vid det 45: e mötet i det tyska dermatologiska samhället (DDG) i Dresden, Tyskland, 29 April – 2 maj 2009 (abstrakt FV09/07).















