– Brev til Redaktøren
Akutt phototoxic dermatitt og phototoxic onycholysis på soleksponering er kjente bivirkninger av doxycycline administrasjon (1, 2). I motsetning, det er lite informasjon har blitt publisert om photoallergic hudreaksjoner på grunn av doxycycline, og de er ikke nevnt i nyere litteratur anmeldelser (3, 4) på stoffet fotosensibilitet., Et enkelt tilfelle rapport, som beskriver en pasient som utviklet photoallergic eksem bare på sol-eksponert hud områder 3 dager etter initiering av doxycycline behandling for acne vulgaris, ble publisert (5).
for Å det beste av vår kunnskap vi beskriver her for første gang en erythrodermic photoallergic stoff reaksjon på grunn av doxycycline administrasjon for erythema chronicum migrans (ECM).,
SAKEN RAPPORT
En 70-år gammel kvinnelig pasient (hud phototype III) presentert med kliniske og histopatologiske bildet av ECM (overfladisk perivascular lymfatisk infiltrere og plasma celler; negative PCR-amplifikasjon av B. burgdorferi p66 genet fragment (6)), langsomt voksende (~12 måneder) på den mediale delen av høyre bryst. IgM-og IgG-B. burgdorferi ELISA ble gjentatt negativ, ingen tegn til nevrologisk -, hjerte-eller muskel-nivå i slekt å borreliosis ble funnet.,
Doxycycline HCl 100 mg to ganger daglig var foreskrevet for 20 dager (7), og UV-beskyttelse ble forklart i detalj til pasienten før utbruddet av terapi. Doxycycline hadde blitt brukt av pasienten omtrent ett år tidligere uten uønskede hendelser. Pasientenes daglig medisinering på den tiden var lisinopril pluss hydroklortiazid (30 mg/12.5 mg), amlodipin (5 mg), bisoprolol (5 mg), moxonidin HCl (0.2 mg), acetylsalisylsyre (100 mg), simvastatin (10 mg) og metformin (1000 mg). Dette regimet ikke hadde endret seg de siste 3 årene, og ble godt tolerert.,
været i München på starten av doxycycline behandling var våren solskinn. Fem dager etter behandlingen utbruddet, erytem og kløe i huden på stammen, øvre og nedre lemmer oppstått. På eksamen, huden viste relativt kraftig demarked håndgripelig erythemata, som ble fremhevet i tidligere fn-garvet hud områder, for eksempel på den proksimale og mediale deler av øvre og nedre lemmer, og på stammen (unntatt hud områder som omfattes av bh og bukser) (Fig. 1A)., Tidligere garvet områder (ansikt, nakke og rygg deler av hender og underarmer) og huden dekket av bh og bukser, ikke viser noen reaksjon. På grunn av denne fordelingen, har vi antatt at pasienten hadde vært sol-eksponert i en badedrakt, men hun nektet dette. Hun viste oss lys sommer klær (skjorte med korte ermer og lys grå bukser) at hun hadde slitt når huden reaksjon hadde utviklet. Klærne ble laget av tynn polyester trekk, og var åpenbart ikke er i stand til i tilstrekkelig grad hindre UV-stråling nå huden.,
Doxycycline behandling ble avviklet og erstattet av cefuroxime 250 mg (to ganger daglig) (7), i 20 dager. Prednicarbate krem (to ganger daglig), og dimethindene maleate 4 mg en gang daglig), var foreskrevet for å lindre huden, redusere betennelse og kløe. Strenge unngå sollys, og beskyttelse med svært effektive sun kremer med SOLFAKTOR 50 ble anbefalt.
Likevel, hud reaksjon utviklet seg, blir confluent, og skalering i den følgende uken, som påvirker bryst og rumpe, nakke, ansikt, og den distale deler av øvre ekstremiteter (Fig. 1B)., Omtrent 80% av kroppens overflate endelig ble berørt, og danner et klinisk bilde av utviklingen erythroderma. Anti-inflammatorisk og anti-pruritisk terapier ble endret til høy potens kortikosteroid, diflucortolone-21-valerate krem (to ganger daglig), og fexofenadine HCl 120 mg (to ganger daglig). Systemisk behandling med kortikosteroider ble unngått, og som første-linje alternativet, fordi pasienten hadde hypertensjon og diabetes mellitus.,En hud biopsi fra baksiden tatt i løpet av 24 t etter debut av reaksjonen avslørt histologiske mønster av akutt allergisk kontakteksem: epidermal parakeratosis, delvis serum emplacement, og diskrete spongiosis. Perivascular og diffuse lymphohistiocytic infiltrasjon med mange eosinofil granulocytter og få neutrofiler ble funnet i dermis; periodisk syre-Schiff (PAS) farging ikke var informativ (Fig. 2).
– >
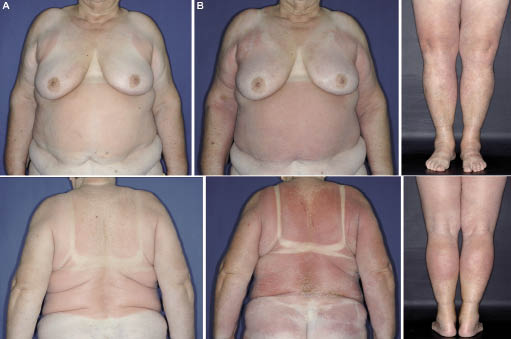
Fig. 1. Utvikling av erythroderma., (En) Fem dager etter utbruddet av doxycycline behandling og soleksponering: tidligere garvet (øvre nakke, rygg områder av hender og underarmer), og kledd (bh, bukser) hud deler ikke viser noen reaksjon. (B) Syv dager etter opphør av doxycycline behandling omtrent 80% av kroppsoverflaten området som var berørt.
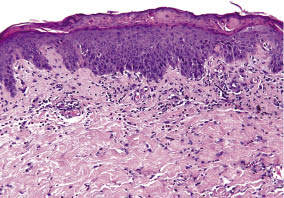
Fig. 2., Histopatologi av en hud biopsi fra baksiden: akutt kontakteksem med en serocrust, parakeratosis, spongiosis, perivascular og mellomliggende lymphohistiocytic infiltrasjon med mange eosinofil granulocytter.
Etter 10 dager med intensiv behandling, ECM og erythrodermic hudreaksjon helbredet uten hyperpigmentering., Den fotosensitivitet test med UVA (320-400 nm, Waldman UV-test, Tyskland) og UVB (290-320 nm) utført på den 20. dag etter at fullstendig helbredelse av hud utslett viste normal fotosensitivitet i spektrum av UVA-etter 24 t (minimal tanning dose (MTD)=14 J/cm2), men økt fotosensitivitet i UVB-spekteret, med en minimal erythematic dose (MELLOMSTORE)=0.2 J/cm2), som normalt tilsvarer 0.3 J/cm2 i huden phototype II–III (8) og i henhold til interne normal utvalg av huden UVA/UVB-følsomhet av Institutt for Dermatologi, Universitetet i München., Den photopatch test med 8 mm Finn chambers (9) med doxycycline HCl i fortynning (50 mg/ml, 10 mg/ml, 1.0 mg/ml i petrolatum), etterfulgt av UVA-bestråling (5 J/cm2) etter 24 timers test stoff okklusjon åpenbart en forsinket positiv reaksjon som danner svært liten (1 mm) erythematous papler etter 168 h (7 dager) i den testede områder av 50 mg/ml og 10 mg/ml doxycycline HCl. Området med 1.0 mg/ml doxycycline HCl bodde negative. Patch test var positiv med bufexamac og colophonium etter 48 t., Tre doxycycline ikke-eksponert og to eksponert ikke-allergisk frivillige ble testet ved å bruke samme prosedyre, etter å ha innhentet informert samtykke, med ingen hudreaksjoner i løpet av 7 dager oppfølging.,ythroderma på grunn av doxycycline HCl ble gjort i henhold til følgende kriterier (4, 10): forsinket start av hud reaksjon etter 5 dager drug administration (vanligvis timer eller dager); «crescendo» utvikling av eczematous hud reaksjon, spredning av hud inflammasjon over ikke-UV-eksponert hud av bryst og gluteal regioner; histopatologiske bildet av en akutt kontakteksem; fravær av en post-inflammatorisk hyperpigmentering etter healing; stoffet dose-uavhengig og forsinket positive photopatch test med doxycycline i fortynning sammenlignet med 5 photopatch test negativ kontroll enkeltpersoner.,
Den nøyaktige mekanismen for doxycycline photoallergy er ikke fullt ut forstått. Den photosensitization (phototoxicity eller photoallergy) er vanligvis forårsaket av UVA-stråling, fordi UVA trenger dypere inn i huden og de fleste av de uakseptable stoff absorberer UV-stråling i spektrum av UVA 320-400 nm, f.eks. tetracycline på 289-342 nm (11)., Følgende UV-bestråling og foton absorpsjon, bedøve molekyler i en spent energi tilstand forårsake kjemiske reaksjoner når de kommer tilbake til sine energiske base-nivå, noe som resulterer i syntesen av photoproducts som fungerer som en haptens eller antigener, genererer en allergisk reaksjon (10). Det faktum at garvet hud blokker eller absorberer en del av UV-bestråling, eller er immunologically undertrykt, kan forklare den foreløpige svikt i en inflammatorisk hud reaksjon i garvede områder av huden i vår pasient.
UVB fotosensitivitet i vår pasient kan forklares med henne medisiner, dvs., hydroklortiazid, simvastatin og lisinopril, som er potensielle photosensitizers, vanligvis i phototoxic reaksjoner (3, 4). Fordi de ble godt tolerert i mange år, og ingen reaksjon skjedde etter UV-følsomhet og photopatch tester under kontinuerlig bruk av narkotika, er det lite trolig at de er utløsende for erythroderma. Den negative photopatch test med 1.0 mg/ml fortynnet doxycycline kan være forårsaket av en for lav konsentrasjon eller en endret epidermal penetrasjon under testen (12).
Hvis B., burgdorferi hud infeksjon manifesterer seg som en ECM-det er mulig at den kliniske diagnosen kan bekreftes ved laboratorietester slik som ELISA (negative i begynnelsen av ECM i 51-67%) eller B. burgdorferi PCR i hud lesjoner av ECM (median sensitivitet i meta-analyse 73%) (13). Histopatologiske undersøkelsen av lesjon med påvisning av en overfladisk perivascular lymfatisk infiltrere med variabel tall i plasma celler som kan være nyttig, men er av langt ikke pathognomonic.
differensial diagnose av photoallergic vs., phototoxic hudreaksjoner er ikke alltid lett, men det er enormt viktig for en pasient fordi styrken på allergisk reaksjon er dose-uavhengig. Ta en lav mengde av stoffet, og blir snart en person er sensitivisert, selv svake UV-bestråling kan være tilstrekkelig til å forårsake en alvorlig generalisert eller erythrodermic hudreaksjon.
TAKK
forfatterne takker Dr Annett Walker, MD, og Ms Dagmar Dick, for photopatch testing. Denne saken ble presentert på 45. Møte i den tyske Dermatologic Samfunnet (DDG) i Dresden, Tyskland, 29. April – 2. Mai, 2009 (abstrakt FV09/07).















